Definición
Se entiende como anticoncepción los métodos y
técnicas que puede emplear una pareja para mantener relaciones sexuales
satisfactorias libremente, de forma que el embarazo se produzca en el momento
en que ellos lo consideren oportuno. Los métodos anticonceptivos son
técnicas concretas para prevenir embarazos no deseados.
El término de anticoncepción, en un sentido más
estricto, significa evitar la concepción o fecundación. No obstante, desde un
punto de vista practico, estos métodos incluyen todos los procedimientos que
existen para evitar la fecundación, la implantación y el crecimiento de la célula huevo.
Requisitos al elegir un anticonceptivo
para la planificación familiar
a.
b. Garantizar una protección segura contra un embarazo
no deseado.
c. Carecer de efectos secundarios peligrosos.
d. Ser aceptable psicológicamente, teniendo en cuenta
el necesario equilibrio en
una relación sexual armónica.
e. Ser reversible, porque ninguna persona renuncia
con gusto de manera permanente a la posibilidad de reproducirse.
f.
Ser económico.
g. Que se pueda utilizar fácilmente.
Tipos
de métodos
Métodos naturales
Son los que no se basan en ningún mecanismo físico
o químico para evitar el embarazo.
De estos métodos, los únicos recomendables son los
que se basan en la continencia periódica, que consiste en no realizar el coito
durante los días previos y posteriores a la ovulación. Es decir, que se basan
en evitar el coito vaginal durante los días de l ciclo menstrual en que se
podría producir la fecundación. En cada ciclo menstrual existe
un período fértil durante el cual, de realizarse un coito, podría producirse la
fecundación, y un período no fértil, durante el cual la fecundación no es
posible. Los óvulos solo se mantienen viables hasta 24 horas después de la
ovulación, y los espermatozoides solo pueden sobrevivir hasta un máximo de 72
horas dentro del aparato genital femenino. Así, el período fértil comprende
desde tres días antes de la ovulación hasta un día después de ésta, y dura, en
total, cuatro días. Por el contrario, el período no fértil se inicia un día
después de la ovulación y se extiende hasta tres días antes de la siguiente
ovulación, comprendiendo un total de 24 días.
Los ciclos menstruales no duran siempre 28 días, y
la ovulación no se produce en todos los casos el día 14 de cada ciclo. Por
ello, en la práctica, al emplear estos métodos, el período de continencia o
abstención del coito vaginal debe extenderse a unos 6 o 7 días, para garantizar
un margen mínimo de seguridad.
Estos métodos poseen la ventaja de ser naturales y
resultar económicos, pero requieren un largo período de preparación y entrenamiento y
una gran dosis de disciplina.
Además, la abstinencia de coito vaginal durante períodos repetidos a menudo
comporta trastornos emocionales. Por todo ello, su índice de fracaso es
bastante elevado.
Dentro de este tipo de métodos encontramos los
siguientes:
Método del
calendario o método de Ogino
Es el método mediante el cual se puede predecir la
fecha de la ovulación teniendo en cuenta las fechas de ovulación de los ciclos
precedentes. Estecálculo se
realiza apuntando, durante 12 meses seguidos, la fecha del primer día de cada
regla, considerándola como el primer día de ciclo menstrual. Para establecer
las fechas en que se puede producir el período fértil se resta 18 al número de
días que ha durado el ciclo más corto y 11 al número de días que ha durando el
ciclo más largo. La primera de las cifras obtenidas es la fecha del ciclo
menstrual en que debe comenzar la continencia, y la segunda, la fecha en que
acaba el período de continencia.
Este método consiste en registrar la temperatura
del cuerpo diariamente, y se basa en el hecho de que, durante la ovulación y en
los días posteriores la temperatura corporal se incrementa unas décimas por
encima de lo normal.
Método de Billings
Consiste en observar las características del flujo
vaginal a lo largo del ciclo menstrual, y se basa en que en el momento de la
ovulación el flujo vaginal es más abundante y líquido que en el resto del
ciclo.
Coitus interruptus
Este método consiste en retirar el pene antes de la
eyaculación, no se considera un método anticonceptivo, porque ya antes de la
eyaculación se expulsa por la uretra un flujo que contiene cantidades
importantes de espermatozoides.
Además, puede provocar insatisfacción sexual y
frustración, porque requiere un alto grado de control por
parte del hombre, y las relaciones
sexualesno suelen vivirse como completas.
Se basan en el empleo de
dispositivos y/o sustancias químicas que impiden por una u otra vía, que los
espermatozoides penetren en el útero. Los más importantes son el condón o
preservativo, el condón femenino, el diafragma y los espermicidas, que se
pueden presentar en forma de óvulos vaginales, cremas, geles y aerosoles. Su
índice de eficacia es
bastante elevado, especial- mente si se emplean conjuntamente los que implican
una barrera físicacon
los espermicidas.
Preservativo o condón
Es una funda de látex que se coloca sobre el pene
antes de realizar el coito, impidiendo que el semen entre en contacto con el
aparato genital femenino.
El preservativo posee varia ventajas como
anticonceptivo. En primer lugar, el fácil de emplear, es relativamente
económico y no requiere prescripción médica. Además, es un método relativamente
eficaz para prevenir embarazos no deseados, especialmente si se utiliza
conjuntamente con sustancias espermicidas. Por otra parte, es útil para la
prevención de diversas enfermedades de
transmisión sexual. En general, esta especialmente recomendado en las
relaciones sexuales esporádicas y en los adolescentes.
Los preservativos se mantienen en buen estado durante
dos años.
No se deben usar después de su fecha de caducidad,
y deben conservarse en un sitio fresco y seco. Se han de colocar antes de que
el pene contacte con los genitales femeninos, ya que las secreciones uretrales
suelen contener espermatozoides. Para que este sea colocado, el pene debe estar
erecto, y el prepucio replegado hacia atrás, dejando el glande al descubierto.
Tras desenrollarlo, el preservativo sea de adherir
a lo largo de la superficie del pene sin que se formen bolsas de aire.
Los preservativos suelen presentar, en su extremo, un depósito para el semen.
Sino existe tal depósito, hay que dejarlos sobresalir un centímetro en la
punta. Los preservativos suelen tener incorporadas sustancias espermicidas y
lubricantes. No obstante, para aumentar su eficacia, conviene untar el
preservativo, el pene y la vagina con crema espermicida, antes de colocarlo.
Nunca debe usare vaselina o algún otro lubricante soluble en grasas,
que pueden desintegrar el látex.
Los lubricantes deben ser hidrosolubles.
Una vez que ha tenido lugar la eyaculación, se debe
retirar el pene de la vagina lo antes posible, para evitar que, al reducir este
su tamaño, el preservativo se desprenda y caiga dentro de la vagina.
Por la misma razón al retirar el pene de la vagina,
conviene sujetar el condón por su base.
Los preservativos sólo pueden usarse una vez. Así,
después de usarlos, hay que tirarlos y, si se desea seguir practicando el
coito, debe emplearse uno nuevo.
Beneficios colaterales:
·
Prevención de infecciones vaginales o
transmitidas por contacto sexual y, posiblemente, de enfermedad inflamatoria
pélvica.
·
Mayor comodidad y placer sexual con
los dispositivos lubricados.
·
Inclusión del condón en el juego sexual.
·
Reducción de títulos de anticuerpos
en las parejas en que la mujer los produce contra los espermatozoides de su
compañero.
Diafragma
Es una especie de gorro de látex que se coloca en
el fondo de la vagina, cubriendo y obstruyendo la entrada del cuello uterino, y
que impide que el semen se introduzca en el útero.
Los diafragmas no son desechables sino que pueden
usarse durante varios meses, hasta un máximo de dos años. Existen diversas
medidas de diafragmas, que se adaptan a la anatomía de la mujer
que los usa, y conviene que sea una especialista quien decida cuál es la medida
adecuada para cada persona.
El diafragma es relativamente fácil de emplear y no
interfiere en el funcionamiento normal del aparato genital femenino. No
obstante, es conveniente que lo seleccione un especialista y que la mujer se
someta a un control ginecológico con cierta periodicidad. En general, tiene las
mismas ventajas, inconvenientes e indicaciones que el preservativo. Sin
embargo, su eficacia es algo inferior, incluso cuando se emplea con
espermicidas.
El diafragma debe colocarse antes del coito. Lo
ideal es unos 10 minutos antes, y nunca más de 2 horas antes, ya que podría
irritar y molestar. Conviene utilizarlo con una crema espermicida, que ha de
colocarse sobre la superficie convexa, que es la queda, tras la colocación,
mirando hacia la vagina. Para colocar es conveniente que la mujer esté
agachada, con las piernas separadas.
Se sujeta el diafragma con una mano, de forma que
este quede formando un 8, y se introduce hasta el fondo de la vagina, de manera
que cubra el cuello del útero.
El diafragma ha de permanecer colocado un mínimo de
8 horas después de la última eyaculación, porque durante este tiempo aún
pueden quedar espermatozoides viables, pero nunca más de 2 días, porque su permanencia
favorece el desarrollo de infecciones. Si se desea practicar el coito antas de
retirarlo, basta con untar la vagina y el pene con espermicidas.
Tras extraerlo, el diafragma debe lavarse con agua y
jabón neutro, comprobando que este íntegro. Si es así, se entalca y se conserva
en un lugar fresco y seco para usarlo la próxima vez. En caso contrario, se ha
de adquirir uno nuevo.
Ventajas:
·
Puede insertarse de 2 a 6 horas antes
del coito.
·
Se evita la ingestión diaria de
comprimidos.
·
No altera los procesos metabólicos
o fisiológicos.
·
Los beneficios colaterales del empleo
consiste en cierta protección contra enfermedades de transmisión sexual y
contra el desarrollo de displasia cervical.
Efectos secundarios y complicaciones:
·
Prurito, ardor o inflamación del
tejido vaginal, por alergia al látex, el caucho o
a la jalea o cremas espermicidas.
·
Posible dificultad en las
evacuaciones o alteración del tamaño de las heces; asimismo, hemorroides cuando
el dispositivo ejerce presión sobre
el colon descendente a través de la pared vaginal, a causa de su gran tamaño.
·
Dolor por tejido vaginal o
episiotomía no cicatrizados cuando el dispositivo se coloca demasiado pronto
después de parto a término.
Contraindicaciones:
·
Alergias al caucho o a los
espermicidas.
·
Antecedentes de infección recurrente
de vías urinarias.
·
Anomalías de las vías genitales a
causa de musculatura débil, con prolapso uterino; cistocele, rectocele y
disminución del tono vaginal, casi siempre en multíparas.
·
Útero fijo en retroflexión o
retroversión.
·
Falta de tiempo o de personal capacitado
para ajustar el diafragma e instruir a la paciente sobre su uso.
·
Antecedentes de síndrome de shock
tóxico.
·
Incapacidad de la mujer para aprender
a insertar y retirar el diafragma.
·
Falta de medios y
de intimidad para la inserción, la higiene,
o de un sitio apropiado para guardar el dispositivo.
·
Musculatura vaginal muy tensa que
impide la inserción del diafragma.
·
Escotadura por detrás del pubis
demasiado superficial para dar apoyo al reborde del diafragma.
Capuchón cervical
Se trata de un dispositivo de caucho blando, en
forma de capuchón, que se ajusta firmemente sobre el cuello uterino e impide el
paso de los espermatozoides. Es más profundo y de menor diámetro que el
diafragma, y se mantiene en su sitio por efecto de vacío.
El capuchón debe llenarse hasta la mitad con jalea
espermicida para mejorar su eficacia, puede ser más difícil de colocar y
extraer que el diafragma y se considera de eficacia semejante a la de este
último.
Contraindicaciones:
·
Falta de personal capacitado para
colocar el dispositivo e instruir a la paciente sobre su empleo.
·
Alergia al caucho o a los
espermicidas.
·
Anomalías anatómica del cuello
uterino o de la vagina.
·
Incapacidad de la mujer para aprender
la técnica de inserción.
·
Infecciones cervicales o vaginales.
·
Frotis de Papanicolau anormal.
·
Antecedentes de síndrome de shock
tóxico
Compresa anticonceptiva vaginal
Se trata de compresas de colágeno natural o
material sintético en las que se incorpora un agente espermicida. La compresa
tiene la forma de una pequeña almohadilla, en uno cuyos lados presenta
una depresión cóncava
para que se ajuste al cuello uterino, mientras que en el reverso dispone de una
tira que facilita la extracción del dispositivo. Además de sus propiedades
espermicidas, actúa como barrera cervical y atrapa los espermatozoides.
Antes de su introducción, la compresa debe
humedecerse con agua. El dispositivo brinda protección durante 24 horas,
período durante el cual puede repetirse el coito varias veces sin tomar más
precauciones, aunque conviene complementar el método con el añadido de
espermicidas. A las 24 horas se extrae y se desecha.
La compresa anticonceptiva vaginal se considera de
eficacia similar a la del diafragma, aunque tal vez sea menor.
Contraindicaciones:
·
Alergia al espermicida o al
poliuretano.
·
Anomalías de las estructuras pélvicas
que dificultarían su colocación, retención o extracción.
·
Incapacidad de la mujer para colocar
o extraer el dispositivo.
·
Incapacidad de recordar la manera de
emplearlo.
·
Antecedentes de síndrome de shock
tóxico.
·
Colonización vaginal por
Staphylococcus aureus.
Las sustancias espermicidas
Son productos farmacéuticos que tienen la propiedad de
inmovilizar o destruir los espermatozoides y que, tras introducirse en la
vagina, impiden que éstos se mantengan viables y penetren en el útero.
Las sustancias espermicidas que se presentan en
forma de óvulos, tabletas vaginales, gel, crema y aerosol, deben introducirse
en la vagina entre algunos minutos y una hora antes del coito. Siempre debe
leerse atentamente el prospecto del producto,
ya que su forma de empleo y la duración de su efecto son variables.
Por lo general, su efecto dura entre 30 y 120 minutos. Tras la eyaculación,
debe dejarse pasar un espacio de dos horas, como mínimo, antes de lavarse la
vagina, de manera que su efecto se mantenga el máximo tiempo posible.
Los espermicidas tienen la ventaja de ser completamente
inocuos y de fácil manejo. La única desventaja que poseen es que, a veces,
producen una sensación de quemazón, tanto en el varón como en la mujer. Su
eficacia es mediana, pero muy buena cuando se usa conjuntamente con los
preservativos, y buena cuando de emplea junto con el diafragma.
Los métodos fisiológicos actúan modificando los
procesos fisiológicos que regulan la fecundación y implantación, y son los más
eficaces. Entre estos métodos se encuentran el dispositivo intrauterino o DIU,
los anticonceptivos hormonales, y la esterilización femenina y masculina.
Dispositivo intrauterino o DIU
Este dispositivo también conocido como
"espiral", es un elemento de pequeñas dimensiones que se insertan
dentro del útero y que impide que el embarazo prospere.
Todavía no se conoce con total exactitud el
mecanismo de acción del DIU. Sin embargo, al parecer, el DIU actúa como cuerpo
extraño dentro de la cavidad uterina, frente al cual la mucosa de este órgano
reacciona mediante una inflamación que no ocasiona molestias a la portadora,
pero impide que la célula huevo
se implante.
La colocación de DIU es un procedimiento muy
sencillo que lleva a cabo el especialista. No obstante, antes de recurrir a
este método anticonceptivo, la mujer ha de someterse a un examen ginecológico,
en el que se descartan diversos trastornos que podrían contraindicarlo, como
infecciones, hemorragias o tumores.
El DIU no está indicado en todas las mujeres. En
general, es más recomendable en las que ya han tenido hijos, porque lo toleran
mejor. Sin embargo, hay una gran diversidad se modelos,
algunos de ellos especialmente recomendados para mujeres que aún no se han
quedado embarazadas.
Entre las ventajas del DIU destaca que es un método
anticonceptivo de acción muy prolongada, ya que sólo debe sustituirse dos a
cinco años, que no actúa fuera de útero, a diferencia de los anticonceptivos
hormonales, y que no es un método anticonceptivo irreversible, a diferencia de
la esterilización. Por otra parte, el DIU obliga a las mujeres portadoras a
someterse a controles ginecológicos periódicos y, en muy contados casos, da
lugar a complicaciones de cierta gravedad. El DIU esta considerado como el
método anticonceptivo más eficaz, después de la esterilización y los
anticonceptivos hormonales.
Ventajas:
·
No requiere la toma periódica de
medicamentos (como la píldora), ni ninguna maniobra cada vez que se practica el
coito(como los métodos de barrera)ni aprendizaje alguno.
·
No tiene efectos colaterales
generales, ya que actúa a nivel local.
·
Tiene una elevada eficacia, con un
índice de fracasos cifrado actualmente en el 0,5-2%.
Desventajas:
·
No es totalmente efectivo durante el
primer mes de la colocación, por lo que se requiere otro método complementario
en este período.
·
Pueden provocar hemorragias
menstruales más prolongadas y abundantes, así como sangrado no menstrual.
·
La mujer debe controlar la situación
del DIU después de cada menstruación (mediante palpación del hilo vaginal), ya
que puede modificarse su posición o ser expulsado.
·
Es necesario cambiar el dispositivo
periódicamente (la duración es de 1-2 años para los DIU con progesterona, y de
hasta 4-5 años para el resto).
·
Puede dar lugar a complicaciones:
infecciones genitales. Enfermedad inflamatoria pélvica, perforación uterina.
Señales de peligro:
·
Ausencia o retraso del período
menstrual.
·
Dolor abdominal o pélvico.
·
Fiebre, escalofríos.
·
Hemorragias abundantes, coágulos,
manchas de sangre en la ropa interior, periodos menstruales intensos.
·
Ausencia del hilo vaginal del
dispositivo intrauterino o percepción de
un objeto duro en el cuello uterino.
·
Flujo vaginal abundante, fétido o
peculiar.
Métodos hormonales
Dentro de ellos los más utilizados son los
anovulatorios (impiden la ovulación) de administración oral,
denominados popularmente"píldora"anticonceptivas combinadas contienen
estrógenos y progestágenos en diversas proporciones, que brinda la posibilidad
de seleccionar entre distintas variedades. Su mecanismo de acción consiste en
alterar la secreción hipofisaria de las hormonas gonadotróficas que regulan el
ciclo ovárico, de tal modo que se suprime la ovulación. Además de sus efectos
anovulatorios, entre otras acciones,
los estrógenos interfieren la movilidad de las trompas de Falopio y el eventual
trasporte del óvulo, mientras que los progestágenos modifican las
características del moco cervical, así como la eventual capacitación y
el trasporte e implantación del óvulo en el endometrio.
Beneficios colaterales:
·
Disminuye la frecuencia de la anemia ferropriva:
un 50% menor que en las no usuarias.
·
Reduce el flujo menstrual.
·
Disminuyen los casos de enfermedad
inflamatoria pélvica.
·
Reducen la incidencia de mastopatía
benigna.
·
Disminuye la incidencia de quistes
ováricos benignos.
·
Protege contra el embarazo ectópico.
·
Disminuye la incidencia de artritis
remautoide.
·
Disminuyen el riesgo de
cáncer endometrial.
·
Reduce los cólicos menstruales.
·
Disminuye la duración del período
menstrual.
·
Regula los periodos menstruales.
·
Elimina el dolor intermenstrual.
·
Disminuye el temor al embarazo.
·
Puede ser útil para tratar el acné,
los quistes ováricos y la endometriosis.
·
Puede incrementar el placer sexual.
·
Disminuye la tensión premenstrual.
Factores que deben considerarse en la elección del
anticonceptivo oral:
·
Las mujeres menores de 30 años de
edad, sin contraindicaciones.
·
Las pacientes mayores de 35 años, que
fuman, no deben usarlos, independientemente de su estado de salud.
·
Deben emplearse inicialmente píldoras
que contengan 35 mg o menos de estrógenos.
·
Las mujeres con contraindicaciones
relativas o posibles que insisten en usar la píldora deben consultar al médico.
·
La paciente debe recordar que es
indispensable tomar la píldora todos los días.
·
Las creencias culturales o religiosas
pueden producir ambivalencia sobre el empleo de la píldora.
Contraindicaciones absolutas:
·
Tromboflebitis, trastornos
tromboembólicos, enfermedad vascular cerebral, enfermedad coronaria;
antecedentes de estos trastornos o alteraciones que predisponen a sufrirlos.
·
Alteraciones notables de la función
hepática.
·
Diagnóstico o sospecha del carcinoma
de mama.
·
Diagnóstico o sospecha de una
neoplasia dependiente de estrógenos, en especial carcinoma endometrial.
·
Hemorragia genital anormal sin causa
diagnosticada.
·
Diagnóstico o sospecha de embarazo.
·
Ictericia obstructiva del embarazo.
·
hiperlipidemia congénita.
·
Obesidad en fumadores mayores de 35
años de edad.
Contraindicaciones relativas:
·
Migrañas.
·
Hipertensión.
·
Liomioma uterino.
·
Operaciones planeadas: debe
suspenderse la toma, de ser posible, un mes antes de la operación, para evitar
un mayor riesgo de trombosis postoperatoria.
·
Epilepsia.
·
Enfermedad de las células
falciformes.
·
Diabetes mellitas.
·
Inmovilización de miembros inferiores
o lesiones importantes en pierna por debajo de la rodilla.
·
Edad: 45 años o más; o bien, 40 años
o más si hay un factor de riesgo para el desarrollo de enfermedad
cardiovascular.
·
Alteraciones del funcionamiento
hepático durante el último año.
Posibles contraindicaciones:
·
Terminación del embarazo durante los
últimos 14-15 días.
·
Aumento ponderal de 4,5 kg o más
mientras la paciente estaba tomando la píldora.
·
Ciclos menstruales irregulares.
·
Perfil sugerente de problemas de
ovulación y esterilidad.
·
Alteraciones cardíacas o renales.
·
Trastornos que dificulten a la
paciente seguir las instrucciones sobre la ingestión de la píldora.
·
Alteración de vesícula biliar o
colecistectomía reciente.
Señales de peligro:
·
Dolor abdominal intenso, que puede
indicar colecistitis, formación de un coágulo, adenoma hepático o pancreatitis.
·
Dolor intenso en el tórax o
taquipnea, que puede indicar embolia pulmonar o infarto de
miocardio.
·
Cefalalgia intensa, que puede ser
signo de accidente vascular cerebral, hipertensión o
migraña.
·
Problemas visuales, como visión
borrosa y fosfenos o ceguera, que pueden señalar accidente vascular cerebral,
hipertensión u otros problemas vasculares.
·
Dolor intenso en pantorrilla o muslo,
que puede indicar la formación de un coágulo en una vena de la pierna.
Instrucciones para la paciente en el empleo de
anticonceptivos orales:
·
Iniciar el uso del primer envase de
píldoras de una de las siguientes 3 formas:
·
o Tomar la primera píldora del envase el primer día
del sangrado menstrual (primer día del ciclo)
o Empezar el primer envase el domingo siguiente al
inicio del período, se esté sangrando o no. Este método garantiza que no se
producirán pérdidas por privación (hemorragias menstruales) durante los fines
de semana.
o Iniciar el primer envase el quinto día del período
menstrual.
o
§
Emplear un método anticonceptivo de
refuerzo (espermicidas, condones o diafragma) cada vez que se tenga actividad
sexual durante el primer mes de ingestión de la píldora.
§
Tomar la píldora aproximadamente a la
misma hora cada día, para conservar uniforme la concentración sérica de
hormonas.
§
Si en alguna ocasión e omite la administración de
una píldora, hay que tomarla tan pronto se descubra el olvido sino ha pasado ya
demasiado tiempo.
·
Si no han pasado más de 12 horas de
la hora de administración habitual, el método no pierde eficacia.
·
Si han pasado más de 12 horas,
continuar con la siguiente píldora a la hora habitual, teniendo en cuenta que
la eficacia del método puede reducirse, lo que aconseja reforzarlo con otros
procedimientos complementarios durante el resto del ciclo.
·
o Si pasa un día sin tomar la píldora, consultar en
el prospecto del producto la conducta a
adoptar. Por lo general se continúa con la siguiente, y se aconseja emplear un
método de refuerzo hasta que se halla terminado el envase.
o Si se omiten 2 o3 tomas seguidas, es posible que se
produzca ovulación y embarazo.
·
En algunos casos en que se olvidan 2
tomas puede seguirse la pauta, aunque es necesario emplear un método de
refuerzo hasta que se haya terminado el envase.
·
Si se omiten 3 tomas consecutivas,
debe iniciar de inmediato un segundo método anticonceptivo y desechar las
píldoras que hayan quedado en el envase. Iniciar un nuevo envase el domingo que
siga a la omisión de 3 o más píldoras, aunque se esté sangrando, y continuar
con el método de refuerzo hasta que hayan pasado 2 semanas con el nuevo envase.
Si ha menudo ocurren omisiones, en especial durante varios días, será mejor
pensar en otro método de control de la natalidad.
·
o Cuando se han estado tomando correctamente las
píldoras y no se presenta un período menstrual, es poco probable que haya
embarazo, por lo que puede iniciarse un nuevo envase en el momento indicado. En
ocasiones falta algún período menstrual cuando se toman anticonceptivos, aunque
en caso de duda debe consultarse al médico.
o Si se ha omitido la toma de una o más píldoras y no
se inicia el ciclo menstrual, debe suspenderse la ingestión. Conviene empezar
otro método de control natal y efectuar una prueba de embarazo.
o Si ya han faltado 2 períodos después de ingerir los
anticonceptivos correctamente, se deberá efectuar una prueba de embarazo.
o Se ocurre el embarazo mientras se está tomándola
píldora, habrá un pequeño riesgo de que el lactante sufra trastornos
congénitos, según sea el producto empleado. Algunos médicos recomendarán
el aborto,
aunque muchos otros no.
o La administración de la píldora puede producir
inicialmente efectos secundarios menores, como nauseas, cefalalgia, hemorragia
por supresión, hipersensibilidad mamaria o flatulencia. Estos síntomas son
resultado de las hormonas contenidas en la píldora y suelen desaparecer en uno
a tres meses. Si persisten, quizá se requiera cambiar el anticonceptivo.
o Si se presenta una enfermedad que curse con vómitos y diarrea durante
varios días, debe recurrirse a un método de refuerzo hasta el siguiente período
menstrual.
o Si ocurre una hemorragia leve durante 2 o más
ciclos, es conveniente cambiar de preparación. Se debe consultar al médico.
o Si se desea el embarazo, es necesario suspender la
ingestión del anticonceptivo. Lo mejor será dejar pasar varios meses en los que
ocurran ciclos menstruales espontáneos antes de embarazarse, lo cual garantiza
el reestablecimiento de la menstruación normal antes de que empiece el
embarazo. Por tanto, es conveniente usar un método distinto de control de la
natalidad durante los 3 meses siguientes a la interrupción de la anticoncepción
oral.
o Nunca debe pedirse píldoras a otra persona ni
compartir las propias. Las mujeres que no se han sometido a exploración ni han
recibido instrucciones sobre el uso de anticonceptivos orales y los signos de
peligro pueden tener contraindicaciones para la ingestión de éstos, de las que
no está enterada la persona que los comparte.
o Si se ingresa en el hospital o consulta al médico
por cualquier motivo, debe informarse al personal que se está tomando
anticonceptivos.
o Muchos médicos recomiendan a las mujeres que toman
la píldora "descansar" por un tiempo de este tipo de tratamiento.
Esta práctica da por resultado muchos embarazos no deseados, y no se ha
demostrado que disminuyan los efectos secundarios o las complicaciones.
o Si se fuma más de 15 cigarrillos al día, deben
conocerse las señales de
peligro que se presentan con la combinación de tabaquismo e
ingestión de comprimidos. El uso concurrente de otras medicaciones puede
reducir la eficacia del comprimido o de aquellas. Entre estos fármacos constan
los siguientes: anticonvulsivantes, fenobarbital, rifanpicina, antibióticos,
antiácidos, sedantes, hipnóticos, fenotiacinas, tranquilizantes, insulina e
hipoglucemiantes orales, corticosteroides y antihistamínico.
o Si la vaginitis por candida es un problema crónico,
un anticonceptivo oral con alto contenido de progestágenos puede incrementar su
incidencia.
Minipíldora
Este tipo de anticonceptivo contiene sólo
progestágenos que se administran de manera continuada a bajas dosis. Se han
ideado para las mujeres que experimentan intensos efectos secundarios
relacionados con los estrógenos y para las que los mismos están
contraindicados. Actúan modificando las características del moco cervical y dificultando
el ascenso de los espermatozoides. La tasa de fallos en mujeres que toman
la" Minipíldora" es 2 a 3 veces mayor que las de aquellas que siguen
un régimen con anticonceptivos orales combinados.
Ventajas:
·
La pueden tomar mujeres que con la
píldora de formulación combina han desarrollado efectos secundarios atribuibles
a los estrógenos.
·
Pueden consumirla mujeres del grupo de
35 a 40 años que desean la anticoncepción oral.
·
Mitiga los síntomas de dismenorrea.
·
Pueden tomarla mujeres que amamantan.
·
Se toma todos los días, por lo que es
difícil que se olvide su administración.
·
Puede reducir el riesgo de infección
pélvica.
Desventaja:
·
Es menos eficaz que los anticonceptivos
orales combinados.
·
Produce efectos secundarios
(primordialmente alteración del patrón de sangrado menstrual).
·
Requiere el empleo de un método de
refuerzo durante los 3 primeros meses.
·
Se asocia con una mayor incidencia de
vaginitis por monilias o por candida.
Contraindicaciones:
·
Todas las contraindicaciones
absolutas para los anticonceptivos orales combinados.
·
Hemorragia genital anormal sin causa
diagnosticada.
·
Menstruación irregular.
·
Antecedentes de embarazo ectópico.
·
Antecedentes de cáncer del aparato
reproductor.
Instrucciones para el uso:
·
Empezar a tomar la píldora el primer
día del siguiente período menstrual.
·
Tomar un comprimido diario sin
interrupción; no dejar pasar un solo día ni dejar de ingerir para
"descansar".
·
Tomar la píldora a la misma hora
todos los días, para conservar una concentración hormonal uniforme.
·
Emplear un segundo método de control
de la natalidad como mínimo durante los 3 primeros meses de ingestión de la
píldora y durante la parte intermedia del siguiente ciclo.
·
Si se omite la ingestión de una
píldora, tomarla tan pronto como perciba la falta e ingerir la siguiente a la
hora usual. Usar un método de refuerzo hasta el siguiente período.
·
Si no se presenta una hemorragia
menstrual durante 45 días, a pesar de haber ingerido todos los comprimidos,
conviene hacer una prueba de embarazo.
·
La duración de los ciclos menstruales
puede variar, lo mismo que la intensidad de la hemorragia menstrual; pueden
aparecer manchas de sangre en la ropa interior; por último, quizá falten
periodos menstruales (sin embarazo) si sobreviene dolor abdominal intenso
mientras se está ingiriendo el anticonceptivo, hay que consultar de inmediato
al médico.
·
No olvidar efectuar cada mes el
autoexamen de la mama.
·
Es necesario volver a consulta de
vigilancia después de terminar el tercer envase. En ese momento, la paciente
recibirá prescripción por un año y bastará con que acuda a revisiones anuales.
Debe solicitar asistencia de inmediato si experimenta alguna de las señales de
peligro o cree que el comprimido está causando problemas.
2. Anticonceptivos inyectables
Consiste en una inyección intramuscular de hormona
progestágena que se aplica cada 3 meses. Actúa a nivel del cuello uterino,
espesando el moco cervical y además inhibiendo la ovulación. Tiene una seguridad
del 98%. Tiene la ventaja de que no es necesario estar recordando de tomar una
pastilla diariamente ni altera el acto sexual, pero generalmente trae
alteraciones en el ciclo menstrual, con irregularidades por 6 meses; además la
fertilidad se recupera recién después de 8 a 10 meses de suspendida su
administración. Es un método anticonceptivo que requiere ser muy bien explicado
parapoder tenerle
confianza, especialmente por la irregularidad menstrual que provoca..
Forma de uso:
·
La primera inyección debe aplicarse
al primer día de la menstruación. Se presentara una menstruación 1 o 2
semanas despuès de está primera inyección.
·
Las siguientes aplicaciones se
realizaran cada 30 días, con una variación de 3 días antes o 3 días después de
la fecha calculada.
·
La aplicación es por fecha calendario
y no por el sangrado menstrual.
·
Si se aplica después de 33 días de la
inyección anterior no se tendrá protección contraceptiva. Es necesario usar un
método adicional hasta la nueva aplicación.
·
La aplicación lenta evitara efectos
adversos.
·
No realizar masaje en el sitio de
aplicación para no aumentar su absorción.
Contraindicaciones:
·
Jaqueca con síntomas neurológicos
focales.
·
Embarazo.
·
Lactancia en puerperio menor de 6
semanas.
·
Cáncer de seno.
·
Antecedente o presencia de
tromboembolismo o accidente cerebro vascular.
·
Antecedente o presencia de
cardiopatía isquemica o valvular complicada.
·
Hipertensión arterial severa.
·
Hepatitis activa o tumor hepático
maligno.
·
Diabetes con duración mayor de 20
años o con complicaciones vasculares.
Ventajas:
·
Seguros y sumamente eficaces
·
Reversibles
·
Fáciles de usar (No requieren una
rutina diaria.)
·
No interfieren con el acto sexual
·
Tienen efectos beneficiosos que no se
relacionan con la anticoncepción
Desventajas:
·
Efectos secundarios comunes
(especialmente sangrado menstrual irregular o manchado durante los primeros
tres meses)
·
No protegen contra las ETS/VIH
Efectos secundarios posibles:
·
Sangrado irregular o prolongado
·
Manchado
·
Dolores de cabeza
·
Náuseas
·
Sensibilidad mamaria anormal
·
Aumento de peso
·
Cambios del estado de ánimo
·
Acné
·
Amenorrea
Causales de retiro:
·
Jaqueca o migraña
·
Alteraciones visuales.
·
Signos de tromboflebitis
·
Hipertensión arterial.
·
Inmovilización prolongada.
·
Seis semanas antes de una cirugía
mayor.
·
Embarazo
·
Trastorno menstrual severo.
Píldora
de la mañana siguiente
En realidad este no es un método anticonceptivo ya
que no impide la concepción sino que provoca la expulsión del huevo recién
fecundado. Llamada también la píldora del día después o anticoncepción de
emergencia, está compuesta por una combinación de estrógenos y progestágenos o
sólo progestágenos.
Esta píldora se toma en dos dosis luego de la relación sexual sin protección o
rotura del condón.
Este anticonceptivo de emergencia debe recibirse antes de que se cumplan las 72
hs. posteriores a la relación sexual sin protección, de acuerdo al esquema
indicado en el prospecto adjunto y bajo supervisión médica.
Son mucho más potentes que los anticonceptivos anovulatorios habituales. La
alta dosis hormonal, altera el endometrio (capa interna del útero), impidiendo
su
implantación. Tiene una seguridad anticonceptiva
del 75%, y sólo actúa para esa oportunidad, se deben tener recaudos hasta la
nueva menstruación. Puede causar como efectos colaterales náuseas, cefaleas y
mareos.
Actualmente está en medio de una controversia por no considerarse un método
anticonceptivo y en muchos países está prohibida su venta.
Esponja vaginal
Consiste en una esponja de poliuretano que contiene
una sustancia espermicida y se inserta en la vagina antes de la relación
sexual. Debe dejarse en la vagina por lo menos 6 horas después de la relación.
La efectividad varía entre el 60% y el 80%. Tienen la ventaja de ser
descartables. Pocas veces provocan alergia por el espermicida.
Esterilización quirúrgica
Es una técnica quirúrgica destinada a impedir la
procreación, que puede practicarse en el hombre o en la mujer.
Es un método anticonceptivo irreversible, y por
ello se indica en personas que definitivamente no desean tener más hijos o en
mujeres de más de 35 años de edad, momento a partir del cual resulta cada vez
de más riesgo el embarazo. Por otra parte, es el método anticonceptivo más
eficaz, ya que: su índice de fallos es casi inexistente
Esterilización femenina o ligadura de
trompas
La esterilización femenina corresponde a la
interrupción de la luz de
las trompas de Falopio, mediante ligadura con grapas o clips, sección o
cauterización, de tal modo que se impida la migración del
óvulo hacia el útero. Todos estos métodos se efectúan mediante acceso en la
cavidad pélvica por la pared abdominal o por el fondo del saco vaginal
posterior.
La ligadura de Trompas abdominal
·
Minilaparotomía. Es un procedimiento
que puede efectuarse bajo anestesia local a través de una incisión abdominal;
requiere cerca de 20 minutos y se puede efectuar después del parto. La
recuperación es rápida, y la mujer es dada de alta en pocas horas.
·
Ligadura tubaria laparoscópica. Se
introduce un laparoscopio bajo anestesia general hacia el interior de la
pelvis, para observar los órganos. Las trompas se cierran por cauterización,
ligadura o pinzamiento con bandas o grapas. La recuperación es rápida, con una
tasa de complicaciones muy baja.
Ligadura de trompas vaginal
·
Colpotomía. Se efectúa en multíparas
hospitalarias o en pacientes ambulatorias. Con anestesia general o local, el
cirujano efectúa una incisión en el fondo del saco posterior para alcanzar con
el cauterio las trompas de Falopio. El procedimiento requiere aproximadamente
una hora.
·
Culdoscopia. Con un endoscopio se
obtiene el acceso hacia las trompas a través del saco posterior. Por lo
general, culdoscopia y culdotomía han sido reemplazadas por la minilaparotomía
o la laparoscopia abdominal, que es un procedimiento más seguro y
confiable.
2. vasectomía.
La vasectomía parcial bilateral es un procedimiento
quirúrgico sencillo y constituye el método más fácil y seguro de esterilización
quirúrgica. La intervención se realiza mediante una incisión en el escroto, en
ambos lados, y produce esterilidad al interrumpir la continuidad de los
conductos deferentes e impedir que se eliminen espermatozoides en el semen de
la eyaculación.
El procedimiento se efectúa con anestesia local y
requiere menos de 30 minutos. Es indispensable informar al paciente que no
quedará estéril de inmediato, puesto que los conductos deferentes contienen
espermatozoides de uno a tres meses y no serán eliminados antes de unas doce
eyaculaciones. Durante este período puede producirse un embarazo si no se toman
precauciones, por lo que es necesario recurrir a otro método anticonceptivo.
Pasado ese lapso, se practica un análisis de
semen, y si está libre de espermatozoides, se concluirá que la esterilización
es completa. La reversibilidad del procedimiento depende en gran medida de la
técnica empleada. Sólo se logra en el 18 al 60% de los intentados.
Reproducción asexuada.
Este tipo de reproducción, similar a la división directa (también llamada fisión binaria) de las células puede tener lugar en los organismos uni- y pluricelulares de todos los reinos. Es frecuente entre los procariotas, los protistas y los hongos; entre los vegetales y animales, sólo en las escalas taxonómicas inferiores. Las formas de reproducción asexual, excluyendo las mutaciones, producen clones de células genéticamente idénticas a las maternas y entre sí. Los modos o formas de reproducción asexual pueden ser:
Reproducción sexual.
La mayoría de los organismos eucarióticos se reproducen sexualmente lo cual requiere de dos padres e implica dos fenómenos: la meiosis y la fecundación. Los organismos sexuados no se reproducen más que a partir de organismos de la misma especie, una barrera genética los separa de los organismos de otras especies (salvo en los raros casos de hibridación natural). Para pasar a la generación sexual siguiente, se deberá en un momento dado del ciclo biológico, realizar una reducción a la mitad del número de cromosomas de los gametos durante una división nuclear especial: lameiosis.
Gráfico 3 Gametogénesis
En el momento de la fecundación o fusión de dos células reproductoras (los gametos) para formar una célula única (el cigoto) la unión nuclear -llamada cariogamía o anfimixia- dobla el número de cromosomas por el aporte de ambas células reproductoras, de suerte que el cigoto es diploide (pose 2N cromosomas; los gametos, que poseen N cromosomas son haploides) (ver gráfico)
Gráfico 5 Espermatogénesis y oogénesis. Fases.


Desde nuestro nacimiento cargamos con una hermosa cualidad que nuestra curiosidad e instinto irá desarrollando año tras año, nuestra sexualidad. Sin embargo, algo tan bello y hermoso como nuestra sexualidad se verá empañada con los prejuicios de los adultos, pues no siempre aprendemos todo del sexo de la mejor manera. La generación de nuestros padres tuvo que aprender todo a escondidas, y la nuestra tampoco es que careciera de dificultad y así muchos accedimos a diferentes tipos de información que nos era suministrada con cuentagotas.
Podríamos pensar que hoy afortunadamente no es así, pero desgraciadamente tampoco es que hayan cambiado mucho las cosas. Puede que los jóvenes de hoy tengan mucho acceso a redes sociales, internet, etc… donde encuentran mucha información, pero una cosa es la información y otra muy distinta es la educación sexual.
En mi comunidad, por ejemplo, existe un programa llamado Plan Público de Educación Sexual, bueno existir existe, pero todavía no se imparte porque el color político que gobierna piensa que es una aberración enseñar a nuestros hijos que es la sexualidad, la masturbación, o el preservativo, así que han hecho un programa paralelo desde el Arzobispado de Valencia que enseña literalmente que la masturbación es un vicio que hay que evitar, que es un acto egoísta y que es engañar a tu pareja, que el sexo tiene como único fin el de procrear y que la homosexualidad es una disfunción.
Si un padre alzara la voz para impedir que su hijo recibiera clases de Matemáticas o Geografía, correrían ríos de tinta tachándolo de irresponsable, pero si lo hace para que no reciba educación sexual con permiso de la propia Consellería de Educación parece ser un derecho, por encima del derecho del niño a crecer libre y sanamente sin los prejuicios que tuvieron que arrastrar sus padres, amén de tener la oportunidad de entender la sexualidad como algo natural inherente al ser humano, algo hermoso que forma parte del desarrollo de la persona.
Crecer y madurar, en todos los sentidos, no debería levantar tantas ampollas, debería formar parte de un proceso evolutivo y natural que no intentara trasmitir esa visión pecaminosa y sucia de todo lo que se aleja de los “cánones religiosos” que inculcaron a sus padres, crecer y madurar debiera ser un proceso feliz y progresivo en el niño sin que ninguna ideología sea política o religiosa bloquee un aprendizaje sano y coherente. Tras todo lo dicho ¿cómo podemos exigirle a nuestros adolescentes una sexualidad responsable si ni tan siquiera los responsables de su educación son capaces de ponerse de acuerdo ?
El camino hacia la salud sexual y reproductiva tal y como la entendemos
hoy se inició en 1948 cuando en la Declaración de los Derechos Humanos,
además de reconocerse el derecho de todo ser humano a la salud se recoge
por primera vez una alusión directa a la salud materna e infantil en el
capítulo 25.2 donde se señala que “la maternidad y la infancia tienen derecho
a cuidados y asistencia especiales. Todos los niños y todas las niñas,
nacidos de matrimonio o fuera de matrimonio, tienen derecho a igual protección
social”.Desde la visión de la vida sexual del ser humano como algo flexible, cambiante y en permanente proceso de transformación, se capta en toda su hondura la realidad del hecho sexual. La sexualidad no tiene una sola función, ni es algo particular de un periodo de la vida del ser humano. No es algo rígido desde que nacemos hasta nuestra muerte. Cada etapa de nuestra vida tiene sus peculiaridades y la sexualidad no es ajena a esta realidad. Por ello, una visión positiva, enriquecedora y responsable de las bondades del sexo permite disfrutar de lo bueno de nuestra sexualidad en cada uno de los periodos de la vida.
La infancia, a la que se ha considerado un periodo asexuado de la vida tiene, por el contrario, una gran importancia en la formación del ser sexuado. Cuando nacen, la niña y el niño tienen un patrón de conducta sexual poco diferenciado. A excepción de los órganos genitales, distintos en cada sexo, el comportamiento motor y sensorial es semejante en ambos.
En este periodo, que se prolonga desde el nacimiento a la adolescencia, se producen una serie de cambios físicos y psíquicos que constituyen el desarrollo. Para comprender esta etapa como génesis de la sexualidad humana hay que tener en cuenta los siguientes aspectos:
- El ser humano nace con unas estructuras centrales activas que son determinantes de la frecuencia, la forma y la orientación de la conducta sexual. Estas estructuras se relacionan y adaptan a la realidad externa y al sujeto.
- El desarrollo sexual es fruto de la persona y de su modo de actuar, de la relación con su medio y de las circunstancias que de él emanan.
- En paralelo con los aspectos biológicos con los que nacemos, comienzan a influirnos una serie de determinantes externos al sujeto y cambiantes en el tiempo. Entre ellos podemos hablar de factores culturales, religiosos, ideológicos y sociales. Se manifiestan a través de las pautas de crianza y criterios educativos referidos al dimorfismo sexual (el hecho de que en la especie animal humana hay dos sexo, el femenino y el masculino), con una marcada influencia en la diferenciación psicosexual entre niñas y niños. Por ello podemos considerar de un modo genérico que el desarrollo sexual es consecuencia de la interacción del sujeto (formado por su cuerpo y su psique), su medio socio-cultural y los acontecimientos que vaya experimentando.
Los responsables del proceso de la fecundación en humanos son dos: el gameto maduro de tipo femenino (célula huevo, ovocito u óvulo) y el gameto maduro de tipo masculino (espermatozoide).
Cada uno de ellos es producido por las respectivas gónadas (ovario y testículos) a través de un complejo proceso, la gametogénesis.
La gametogénesis implica la reducción de 46 a 23 del número de cromosomas, a través de dos sucesivas divisiones nucleares (meiosis I y II), de modo que cada gameto lleva en sí sólo la mitad del patrimonio genético de las células humanas (estado haploide).
El espermatozoide encierra en su “cabeza” enzimas que pueden romper las barreras protectoras del óvulo u ovocito, para provocar la fecundación.
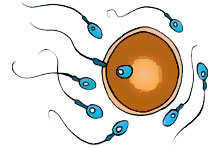 |
Óvulo acosado por los espermatozoides
|
El óvulo u ovocito es la célula más grande del organismo humano (diámetro aproximado de 0,16 mm).
A diferencia del espermatozoide, en la ovulación el óvulo no ha completado aún la segunda parte de la división reductora de sus propios cromosomas (meiosis II) que quedan “bloqueados” en metafase IIhasta el momento de la eventual fusión con el gameto masculino (espermatozoide o célula sexual masculina).
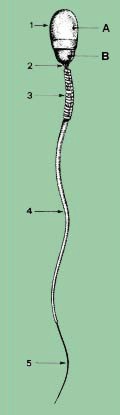
Espermatozoide humano:
1 cabeza;
2 cuello;
3, trecho intermedio (con vaina mitocondrial);
4, parte principal;
5, parte terminal;
A, acrosoma;
B, región postacrosomial de la cabeza.
La planificación familiar es parte de la vida moderna y las mujeres, cada vez con más frecuencia, suelen postergar el momento del embarazo e informarse para evitar embarazos no deseados. Para evitar embarazos no deseados es fundamental conocer las opciones para cuidarse La elección del método anticonceptivo más adecuado es fundamental para un buen disfrute y para alejar la ansiedad y los miedos a un embarazo no deseado.
"Elegir el método anticonceptivo requiere de análisis personal y ayuda médica, porque deben tenerse en cuenta los intereses de la paciente, su historia clínica y sus deseos más profundos. Y el conocimiento del cuerpo propio es un ingrediente fundamental ya sea a la hora de la elección del método como a la hora de evitar embarazos no deseados. En la elección siempre es importante tener en cuenta el estilo de vida, es decir, la vida sexual, profesional y social de la paciente, sus necesidades anticonceptivas y el éxito del método utilizado. Generalmente, las pacientes son influenciadas en su decisión por las recomendaciones médicas, es por ello, que el buen asesoramiento es fundamental
Las opciones
* Métodos naturales: temperatura basal, Billings, Ogino-Knaus, Coito interruptus.
* Métodos hormonales: píldora, minipíldora, inyectable, implantados, parche, anillo vaginal.
* Métodos de barrera: preservativo, preservativo femenino, diafragma, capuchón cervical.
* Métodos químicos: óvulo espermicida, esponja vaginal.
* Métodos mecánicos: DIU de cobre, con progesterona.
* Métodos quirúrgicos: vasectomía, ligadura tubaria. Antes de elegir el método para cada uno, es importante tener en cuenta la tolerancia, la confiabilidad, y la necesidad de cada caso en particular.
* Anticoncepción de emergencia.
Los más utilizados
DIU. Hay quienes creen que puede incrementar el riesgo de desarrollar enfermedad inflamatoria pélvica. Su uso no es de primera elección en mujeres que no han tenido hijos.
Ventajas: Tiene pocos efectos secundarios, no requiere preparación antes de las relaciones sexuales.
Desventajas: Puede producir menstruaciones más abundantes y dolorosas (DIU de cobre) o sumamente breves hasta llegar a la amenorrea (DIU con progesterona).
Preservativo femenino - Preservativo masculino
Ventajas: protegen contra enfermedades de transmisión sexual.
ENCUESTA REALIZADA EN PLANTEL MINERAL DE LA REFORMA
El ejercicio físico es una actividad que tiene beneficios muy importantes para las personas. Entre ellos se destaca la mejora de la circulación de la sangre, la flexibilidad, fortaleza, y disposición del cuerpo. Entre dichos beneficios figura la conexión entre el ejercicio y salud sexual, ya que la actividad física facilita la actividad sexuaLa actividad física ha sido históricamente comparada con la actividad sexual, ya que ambas queman calorías, aceleran el corazón, generan sudoración, etc. Por si esto fuera poco, un estudio reveló que el sexo a diario podría sustituir la actividad física recomendada para las personas. No obstante, a pesar de las similitudes, el ejercicio y la salud sexual son cosas muy diferentes.
Primero que nada es importante aclarar que una actividad no reemplaza a la otra, y que el ejercicio y la salud sexual son compatibles. Es decir, teniendo relaciones sexuales no se lograrán los mismos resultados en el cuerpo que realizando actividad física; y a su vez, se puede mantener relaciones sexuales a pesar de estar compitiendo a nivel físico en alto rendimiento.
La práctica constante de la actividad física intensifica el rendimiento sexual. Por cierto, el sólo hecho de sentirse en plena forma física facilita la concreción física del acto sexual. En tanto, con la práctica de una actividad deportiva no sólo se generará una mayor respuesta muscular, sino que los sentidos estarán más aguzados gracias a una mejor oxigenación sanguínea
La actividad física para sentirse bien
Realizar actividad física ayuda a combatir el cansancio, el aburrimiento y las preocupaciones.
Los beneficios de la actividad regular:
mejora la salud
mejora la condición física
mejora la postura y el equilibrio
mejora el control del peso
refuerza los músculos y huesos
renueva la energía
En español:
Si conozco sobre metodos anticonceptivos, puedo tener una sexualidad segura.
Si no conosco sobre metodos anticonceptivos, puedo tener un
embarazo no deseado o contraer una enfermedad venerea.
Si tengo un embarazo no deseado, mi proyecto de vida se
afecta, si mi proyecto de vida se afecta tengo que buscar alternativas y
soluciones.
Si contraigo una enfermedad venerea, tengo que buscar cura y
medicamentos, si estoy enfermo tengo resivire muchas criticas sociales.
Si estoy informado y utlizo metodos anticonceptivos estoy
protegido de todo esto.
En ingles:
If you know about birth control, I can have safe sex.
If conosco
about contraception, I can have an unwanted pregnancy or an STD.
If I have
an unwanted pregnancy, my life plan is affected, if my life is affected project
I have to look for alternatives and solutions.
If you
contract a venereal disease, I have to find cures and medicines, if I'm sick I
have resivire many social critics.
If I am
informed and contraceptive methods utlizo am protected from all this.

















.jpg)
